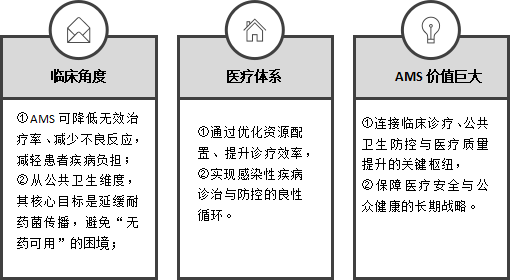
AMS的核心价值:
不止于“管药”,更是公共卫生安全的防线
AMS绝非单纯的“药物使用管控”,而是应对全球抗微生物药物耐药(AMR)危机的系统性解决方案。其深层意义在于通过多学科联动,打破“经验用药”的惯性依赖,构建“病原导向”的精准治疗体系。共识明确指出“辅助诊断/筛查不能替代AMS的系统性管理”,其价值需通过AMS转化为精准用药证据,避免“只筛不用”或“筛而不控”的误区。
诊断管理理念:
多方法学的“协同作战”而非“单一选择”
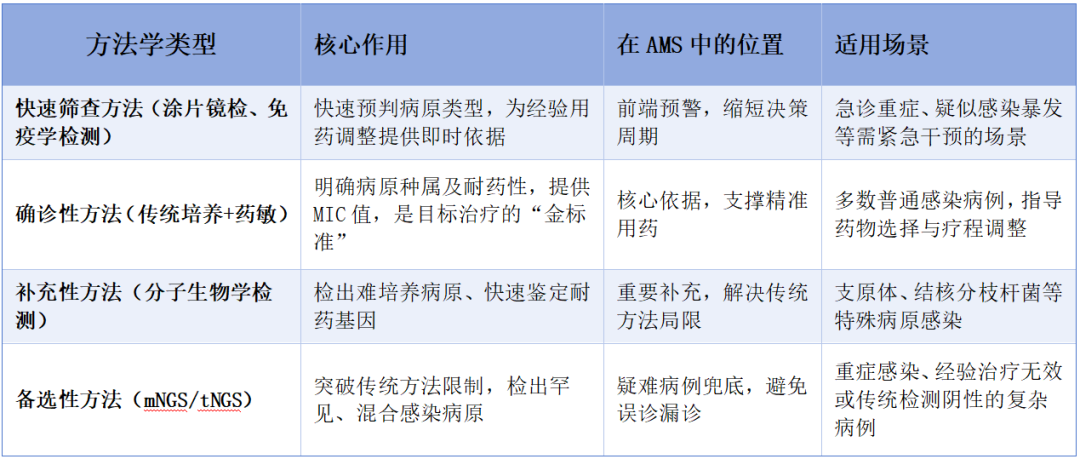
诊断管理(DS)是AMS的核心实施原则,其核心逻辑是“精准选择、合理组合”检测方法,避免盲目检测或漏检,为AMS提供高质量的病原学依据。不同方法学在AMS中各有定位、相互补充,而非替代关系。
多方法学的协同应用,既保证了AMS的时效性(快速筛查),又保障了精准度(确诊检测),同时兼顾了复杂性(补充/备选方法),是诊断管理理念在AMS中的具象化落地。
技术协同:传统与新型技术
在AMS流程中的“各司其职”
AMS的全流程(分析前-分析中-分析后)需要不同技术的精准适配,传统微生物学技术是基础,分子与NGS技术是延伸,共同构成“覆盖全面、重点突出”的技术体系。
1. 传统微生物学技术(培养、涂片、常规药敏)是AMS的“基石”:
传统培养是明确感染病原的关键方法(如血培养为血流感染金标准),可区分病原体感染、定植与污染,为目标治疗提供直接病原依据;
药敏试验是临床合理选用抗微生物药物的核心实验室支撑,通过测定MIC值等参数,明确病原体对药物的敏感程度,指导药物选择、剂量调整及疗程制定,同时监测耐药菌流行趋势,为AMS效果评估提供数据支持;适配场景:绝大多数常规感染病例,是提升目标治疗比例、减少不合理用药的核心支撑。
2. 分子生物学技术(核酸检测、耐药基因检测)是AMS的“加速器”:
快速检出病原核酸或耐药基因,缩短检测周转时间(TAT),助力早期调整用药方案。
适配场景:难培养病原感染、耐药菌快速筛查,尤其适用于重症患者的紧急干预。
3. NGS技术(mNGS/tNGS)是AMS的“破局者”:
NGS可以解决罕见感染、混合感染的诊断难题。适配场景:重症感染、经验治疗无效、传统检测无法明确病原的复杂病例,且需严格把握适应证,避免滥用。
三者的协同逻辑是:以传统技术构建AMS的常规诊断体系,以分子技术提升效率,以NGS技术解决疑难问题,形成“常规病例靠传统、复杂病例靠新型”的技术格局。
多类型标本送检率是抗微生物药物管理(AMS)的核心前置指标,核心遵循“应检尽检、检必合格”与“按指征精准送检”原则。
①按优先级分为关键治疗导向类(血液、无菌部位标本、清洁中段尿)、常见感染部位类(呼吸道标本、伤口/分泌物、粪便)及药物分级关联类,
②标本送检率:住院患者接受限制使用级抗微生物药物治疗前微生物检验标本送检率应不低于50%,接受特殊使用级抗微生物药物治疗前微生物检验标本送检率应不低于80%。
③各类标本送检均以“匹配感染场景、支撑病原学诊断”为核心,通过严格把控质控要点,血培养污染率≤3%、呼吸道标本涂片合格率达标、深部伤口优先采集组织标本等,避免无效送检,从源头为精准用药提供可靠依据,助力减少经验用药与耐药性发生,契合共识“诊断管理”的核心导向。
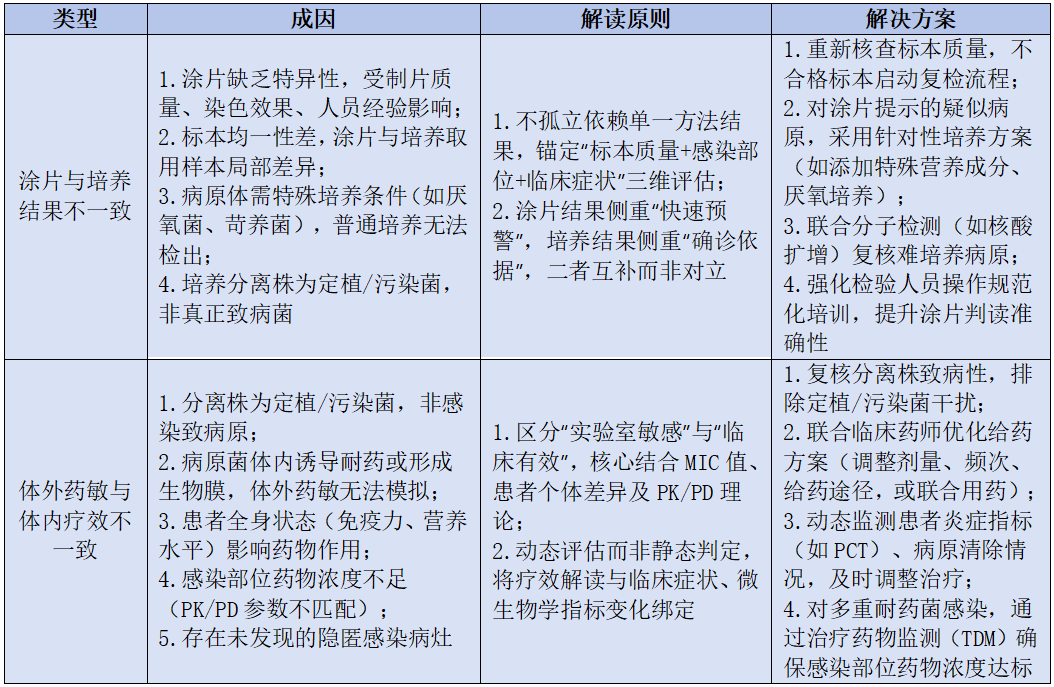
检测结果不一致是临床常见场景,其核心成因并非“技术误差”,而是标本特性、方法学局限、临床状态等多因素的综合作用。正确解读是避免不合理用药、保障AMS效果的关键兜底环节。
共识明确测序技术(含mNGS、tNGS、SMS等)在抗微生物药物管理(AMS)中为传统微生物检验的重要补充而非替代方案,其定位聚焦于特定临床场景:
▪ 仅适用于重症感染、经验性治疗无效或传统检测方法无法明确病原体的病例,严禁盲目、无条件“大撒网”式使用;
▪ 分析过程中需由微生物学、分子诊断学、临床及生物信息学专家联合评估结果,排除背景菌、试剂工程菌等干扰,对检出序列数较少的可疑病原体需用其他方法复核确认;
▪ 报告需标注序列数、相对丰度等关键参数,明确检测局限性及耐药基因检出的参考属性(需结合表型药敏试验确认);
▪ 结果解读需结合患者临床症状、标本质量、流行病学数据及其他实验室指标,区分感染、定植与污染,最终为AMS中的精准诊断、目标治疗优化及耐药防控提供支持,且需全程纳入AMS全流程管理,与传统检测方法形成互补。
核酸检测核心定位聚焦于精准助力感染诊治与用药优化:
▪ 可快速识别病原体(如呼吸道病毒、肺炎支原体等难培养病原)、重症感染或经验性治疗无效且传统检测无法明确病原的场景,可缩短诊断周期,为目标治疗和降阶梯治疗提供依据,减少经验性抗微生物药物的不合理使用;
▪ 应用中需严格把握适应证,结合标本类型与目标病原合理选择,比如痰标本更适合下呼吸道感染的核酸检测,结果需与传统方法交叉验证。
▪ 核酸检测需纳入AMS全流程管理,其结果需结合患者临床症状、标本质量、流行病学数据综合解读,区分感染、定植与污染,最终通过多学科联动为耐药防控、精准用药及疗效评估提供支持。
在众多检测方法学中,核酸检测突破传统培养对难培养病原(如支原体、结核分枝杆菌)的检测局限性,具有快速筛查的优势,成为AMS体系中不可或缺的一环:让治疗“经验用药”到准确用药,从而有了更明确的治疗方向,为降低耐药压力提供关键预警。














.jpg)